Tempo de leitura: 3 minutos
Plano de saúde cobre cirurgia refrativa?
Problemas de visão são mais comuns do que se imagina.
No Brasil, milhões de pessoas convivem diariamente com miopia, hipermetropia ou astigmatismo, recorrendo ao uso contínuo de óculos ou lentes de contato.
Nesse cenário, cresce o interesse pela cirurgia refrativa como alternativa para melhorar a qualidade de vida e conquistar liberdade visual.
Mas será que o plano de saúde cobre esse tipo de procedimento? A dúvida é recorrente e merece atenção.
Vou te explicar como funciona a cirurgia, quais são os critérios de cobertura exigidos pela ANS e em que casos o paciente pode ter direito ao procedimento pelo plano.
Cirurgia refrativa: o que é, como funciona e quem pode fazer
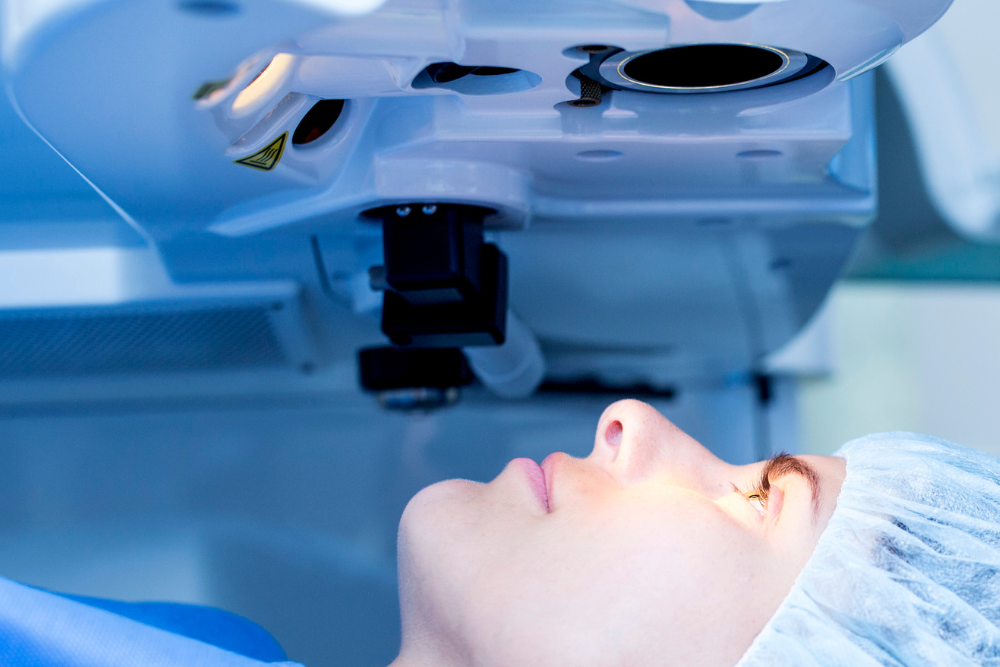
A cirurgia refrativa é um procedimento oftalmológico com objetivo de corrigir erros de refração nos olhos, como miopia, hipermetropia e astigmatismo.
Ela atua modificando a curvatura da córnea com auxílio de laser, ajustando o foco da visão de forma precisa.
Existem duas principais técnicas: PRK e LASIK. Ambas utilizam laser, mas diferem na aplicação e na recuperação.
Para ser um candidato à cirurgia, o paciente precisa preencher critérios bem definidos: ter mais de 18 anos, apresentar grau estável há pelo menos um ano e possuir uma indicação médica que comprove a necessidade do procedimento.
Além disso, condições específicas são exigidas. Na miopia, o grau deve estar entre -5,0 e -10,0. Já a hipermetropia deve estar até +6,0.
Se houver astigmatismo associado, ele deve ser de no máximo -4,0.
Essas regras valem para um ou ambos os olhos, desde que ao menos um esteja dentro dos parâmetros.
Mesmo após a cirurgia, pode haver necessidade de óculos, mas com grau reduzido. Com avaliação correta, é possível alcançar bons resultados e maior conforto visual.
O plano de saúde cobre cirurgia refrativa? Entenda as condições exigidas
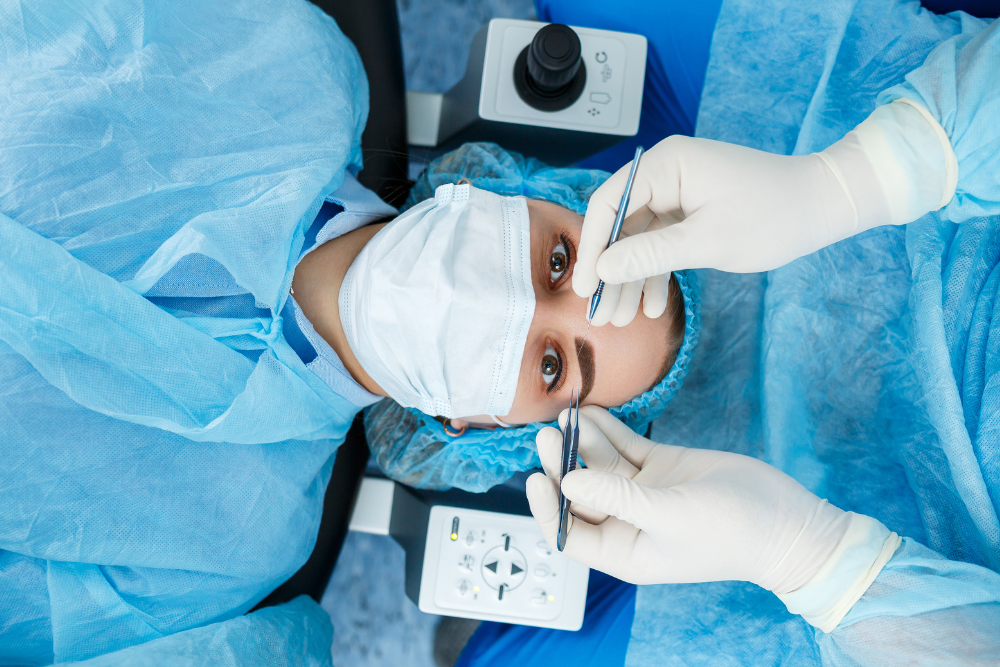
Sim, a cirurgia refrativa está entre os procedimentos obrigatórios a serem cobertos pelos planos de saúde, segundo as diretrizes da ANS.
No entanto, não é uma liberação automática: o paciente precisa atender aos critérios técnicos estabelecidos.
A cobertura vale para contratos com segmentação ambulatorial ou hospitalar, desde que o grau de refração esteja dentro dos limites estipulados.
A operadora pode negar o procedimento se o paciente tiver grau inferior ao exigido, se ainda não tiver completado 18 anos ou se o grau não estiver estável por no mínimo um ano.
Outro ponto importante é o cumprimento da carência contratual, que pode chegar a 180 dias – ou até dois anos no caso de doenças preexistentes.
Além disso, é indispensável apresentar indicação médica formal e exames pré-operatórios que justifiquem a cirurgia.
Sem isso, o plano está autorizado a negar o pedido.
Para pacientes que optarem por fazer a cirurgia fora da rede credenciada, é possível solicitar reembolso parcial, desde que todas as exigências da ANS sejam atendidas.
Portanto, entender seus direitos e se preparar com antecedência é essencial.
Assim, você evita surpresas, garante a cobertura do plano e realiza o procedimento com mais tranquilidade e segurança.
Interessante, né? Já compartilhe com aquela pessoa que precisa urgente saber disso!
Entre em contato conosco clicando no link abaixo, vamos te ajudar a contratar o Plano de Saúde ideal para você e com um excelente custo benefício.










